Nanoparticules :une nouvelle approche pour améliorer le diagnostic et le traitement du cancer
Résumé
Les thérapies anticancéreuses traditionnelles ont été critiquées en raison de divers effets indésirables et de dommages insuffisants aux tumeurs ciblées. La percée des nanoparticules offre une nouvelle approche pour améliorer les traitements et le diagnostic traditionnels. En fait, les nanoparticules peuvent non seulement résoudre les lacunes du diagnostic et du traitement traditionnels du cancer, mais également créer de toutes nouvelles perspectives et des dispositifs de pointe pour le diagnostic et le traitement des tumeurs. Cependant, la plupart des recherches sur les nanoparticules restent au stade in vivo et in vitro, et seules quelques recherches cliniques sur les nanoparticules ont été rapportées. Dans cette revue, nous résumons d'abord les applications actuelles des nanoparticules dans le diagnostic et le traitement du cancer. Après cela, nous proposons les défis qui entravent les applications cliniques des NP et proposons des solutions réalisables en combinaison avec la littérature mise à jour au cours des deux dernières années. À la fin, nous donnerons nos avis sur les développements futurs des NP dans le diagnostic et le traitement des tumeurs.
Introduction
L'incidence et la mortalité des tumeurs restent élevées dans le monde. Chaque année, il y a près de 14 millions de nouveaux patients atteints de cancer et 8 millions de personnes meurent de maladies liées au cancer [1]. Ces dernières années, les traitements traditionnels des tumeurs, tels que la chimiothérapie, la thérapie ciblée, la radiothérapie, la chirurgie, etc., sont constamment critiqués pour leur enlisement dans la progression et pour de nombreux effets indésirables et résultats thérapeutiques insatisfaits. En raison des lacunes des thérapies traditionnelles contre les tumeurs, de plus en plus de recherches ont commencé à rechercher de nouvelles méthodes médicales contre les tumeurs avec une capacité de ciblage, une capacité efficace de tuer les cellules souches tumorales et des effets indésirables mineurs. Les nouvelles méthodes de traitement des tumeurs comprennent, sans s'y limiter, l'immunothérapie, la thérapie ciblée, l'ablation physique, la thérapie génique, la thérapie photodynamique (PDT) et la thérapie photothermique (PTT) qui ont montré une efficacité supérieure par rapport à la thérapie tumorale traditionnelle. Les méthodes de traitement décrites ici ont toutes une caractéristique commune qui nécessite la coopération du porteur. Bien que les virus puissent être utilisés comme vecteurs, il a été confirmé que les vecteurs viraux provoquent une mutagenèse insertionnelle et une immunogénicité [2]. Par conséquent, trouver un transporteur plus sûr et plus efficace est devenu une priorité absolue.
En raison de la petite taille des nanoparticules, de la biosécurité, de la charge médicamenteuse et des propriétés physiques pouvant aider la thérapie physique, les nanoparticules ont été de plus en plus utilisées comme vecteurs dans de nouvelles méthodes de traitement des tumeurs. Ces thérapies médiées par les nanoparticules ont des vertus multifonctionnelles, moins d'effets indésirables et un meilleur effet curatif [3]. De plus, de nombreuses technologies d'imagerie médicale médiées par les nanoparticules ont également une meilleure clarté et précision, ce qui permet un diagnostic précis des tumeurs [4]. Avec le développement de la nanotechnologie et de la technologie médicale, les métaux et les matériaux biologiques tels que l'or, l'argent, le fer, les liposomes, etc. ont été largement appliqués dans la production de nanoparticules médicales (NP) [5]. À l'heure actuelle, de nombreux chercheurs utilisent ces matériaux en fonction de leurs propriétés physiques, chimiques et/ou biologiques pour intégrer des médicaments, des agents d'imagerie et même des gènes dans des nanoparticules, élargissant ainsi le domaine existant du diagnostic et du traitement des tumeurs, tels que l'administration ciblée de médicaments, l'imagerie améliorée, cryochirurgie, PTT et PDT [6].
De plus, il existe un phénomène selon lequel la plupart des nanoparticules ne restent qu'au stade in vivo et in vitro. Cependant, il y a un manque de littérature pour résumer les raisons qui découragent l'application clinique des NP. Par conséquent, cet article vise non seulement à résumer l'état des applications des nanoparticules dans le domaine du diagnostic et du traitement des tumeurs, mais également à trouver les facteurs qui inhibent l'entrée des nanoparticules dans les applications cliniques et à proposer des solutions réalisables.
Préparation et caractérisation des nanoparticules fonctionnelles médicales
Les nanoparticules couramment utilisées en médecine peuvent être divisées en trois types :les nanoparticules métalliques, les nanoparticules non métalliques et les nanoparticules composites selon leurs matériaux et fonctions constitutifs, et leurs propriétés physiques et chimiques sont affectées par des paramètres tels que la taille et la forme. Par conséquent, compte tenu des exigences fonctionnelles des nanoparticules dans différentes directions d'application, il est très important de choisir un processus de préparation approprié. Toutes les méthodes de préparation de nanoparticules peuvent être classées en deux méthodes :les approches ascendantes et les approches descendantes. L'approche ascendante se fait essentiellement par des unités de base (des atomes, des molécules et des particules encore plus petites peuvent être utilisées comme base pour l'assemblage des nanostructures requises) empilées les unes sur les autres pour former des nanoparticules, tandis que l'approche descendante est essentiellement un matériau solide entier. commence à se décomposer en nanoparticules [7]. Le tableau 1 répertorie quelques exemples de préparation de nanoparticules médicales.
Parmi les trois types de nanoparticules couramment utilisées en médecine, les nanoparticules métalliques sont les plus utilisées. Les matériaux à nanoparticules métalliques comprennent les métaux et les oxydes métalliques. Le procédé de préparation le plus couramment utilisé pour les nanoparticules métalliques est le procédé sol-gel (Sol-Gel) proposé par le scientifique japonais Sugimoto et al. dans les années 1990, qui est souvent utilisé pour préparer des particules d'oxyde métallique monodispersées en phase liquide. La méthode sol-gel est un processus de préparation ascendant. Le principe principal de cette méthode de préparation de nanoparticules métalliques est de former un sol d'ions métalliques uniformément dispersé par des moyens chimiques et physiques, puis de former un gel par réaction redox. Les nanoparticules métalliques générées dans le gel peuvent nucléer, croître et se déposer de manière contrôlée. Tant que la monodispersité du colloïde métallique utilisé dans l'expérience, la relation de concentration des ions métalliques et de l'agent oxydant/réducteur sont contrôlées, la taille des nanoparticules métalliques synthétisées peut être contrôlée. La figure 1 est le diagramme schématique de la méthode sol-gel.
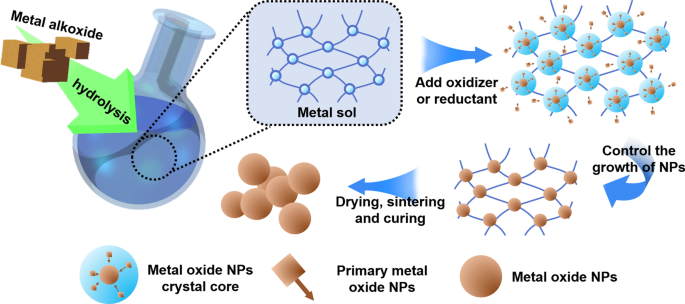
Schéma de principe de la méthode sol-gel
Les méthodes ascendantes couramment utilisées pour préparer des nanoparticules métalliques comprennent la co-précipitation, l'approche hydrothermale et la méthode photochimique. La méthode de co-dépôt est un processus de nucléation, de croissance et d'agrégation dans un environnement liquide en même temps. Lorsque la solution est sursaturée, un grand nombre de produits insolubles de particules de petite taille sont obtenus [15]. La méthode hydrothermale est un processus effectué dans un environnement liquide pour contrôler la morphologie des nanoparticules résultantes en contrôlant la pression de vapeur appliquée au matériau dans la solution. En outre, il existe des méthodes descendantes pour préparer des nanoparticules métalliques, telles que l'explosion de fil électrique et le broyage à billes. Le principe de l'explosion de fil électrique est que lors du processus d'explosion électrique, les atomes de métal sont évaporés et rapidement refroidis dans l'électrolyte pour former des nanoparticules d'oxyde. En contrôlant la composition de l'électrolyte et l'intensité du courant, des nanoparticules plus fines et uniformes peuvent être contrôlées. Le broyage à billes est une méthode de production rapide et à grande échelle de nanoparticules de taille contrôlable à l'aide d'outils d'usinage tels que le fraisage d'engrenages planétaires en sélectionnant le temps de broyage approprié et les paramètres de processus d'équipement associés. En plus des nanoparticules métalliques, cette méthode de préparation peut également être appliquée à d'autres types de nanoparticules.
Le deuxième type courant est celui des nanoparticules non métalliques. Les nanoparticules non métalliques couramment utilisées en médecine comprennent les nanoparticules polymères, les NP dérivées de biomolécules, les NP à base de carbone et les nanoparticules de silice [16,17,18]. Parmi elles, les nanoparticules de silice sont les plus représentatives. La surface de silice a des groupes hydroxyles abondants, ce qui facilite la liaison des sondes ou des groupes fluorescents sur la surface et a donc une fonctionnalité plus flexible. Les méthodes de synthèse de nanoparticules de silice couramment utilisées sont la méthode sol-gel et la méthode Stöber [19, 20]. La méthode Stöber classique est la préparation simple et efficace de nanoparticules de silice par hydrolyse et condensation de silicate dans des conditions alcalines.
Avec le développement de la nanotechnologie, des nanoparticules composites ont été développées en raison de leur compatibilité fonctionnelle supérieure. Les nanoparticules métalliques ont de nombreuses caractéristiques que les nanoparticules non métalliques n'ont pas, telles que l'effet de résonance plasmonique (SPR), la contrôlabilité dans un champ magnétique, etc., mais les particules métalliques sont difficiles à dégrader efficacement dans le corps, et une utilisation excessive a une certaine toxicité aux cellules [21]. Par conséquent, la combinaison de nanoparticules de différents matériaux en nanoparticules composites via différentes méthodes de préparation peut permettre une expansion fonctionnelle. Wei et al. préparé des nanotiges d'or (Au NRs), puis effectué une polymérisation radicalaire par transfert d'atomes initiée par la surface (SI-ATRP) de N-isopropylacrylamide (NIPAAM) sur des Au NRs pour synthétiser des nano-hybrides à réponse proche infrarouge [22]. Cette nanoparticule composite qui combine des matériaux métalliques et polymères a des capacités de libération de médicament correspondantes à la fois photothermique et proche infrarouge. La coque d'hydrogel enveloppante permet à cette nanoparticule d'avoir une meilleure biocompatibilité que les nanoparticules d'Au simples. Prakash a synthétisé des NP composites avec Au comme noyau et SiO2 comme coque grâce à la méthode Stöber améliorée. L'enveloppe inerte des nanoparticules noyau-enveloppe est bénéfique pour réduire la toxicité des particules métalliques et améliorer la stabilité du matériau et la capacité de transport de médicament des NP métalliques uniques d'origine [23].
En plus des méthodes traditionnelles de préparation des nanoparticules mentionnées ci-dessus, avec le développement de la science des nanotechnologies, de nouvelles exigences en matière de protection écologique et environnementale ont été avancées, de sorte que de nouvelles méthodes de synthèse de nanoparticules respectueuses de l'environnement ont émergé [24]. Pour la première fois, Hajar et al. utilisé Stevia rebaudiana comme agent réducteur biologique pour synthétiser avec succès des nanoparticules de ZnS avec une taille de particule allant de 1 à 40 nm. Les nanoparticules de ZnS ainsi synthétisées présentent une bonne biocompatibilité [25]. Selon les principes de la chimie verte, Miri et al. extrait de P. farcta (une plante appartenant aux légumineuses) pour synthétiser rapidement CeO2 NPs avec une taille de particule d'environ 30 nm. Ce type de nanoparticules a une bonne biocompatibilité [26].
Nanoparticules pour l'imagerie médicale
L'imagerie médicale joue un rôle important dans le diagnostic et le traitement des tumeurs. De nombreuses nanoparticules, comme les NP d'oxyde de fer, ont des propriétés optiques, magnétiques, acoustiques et structurelles qui peuvent améliorer l'imagerie (Fig. 2). Certaines études ont montré que l'introduction de NP dans les tissus cibles peut améliorer le contraste de l'image et fournir un meilleur guidage de l'image pour la chirurgie et le diagnostic des tumeurs [27]. Par exemple, en cryochirurgie, les NP peuvent améliorer la qualité de l'imagerie des bords de la tumeur et des boules de glace, ce qui permet de couvrir les boules de glace avec précision et d'améliorer l'effet thérapeutique [28]. De plus, la plupart des nanoparticules utilisées en imagerie sont constituées de métal. Selon la différence des différents principes d'imagerie, les nanoparticules seront également constituées de différents matériaux métalliques. Le tableau 2 répertorie quelques exemples récents de NP fabriqués à partir de différents matériaux pour l'imagerie médicale.
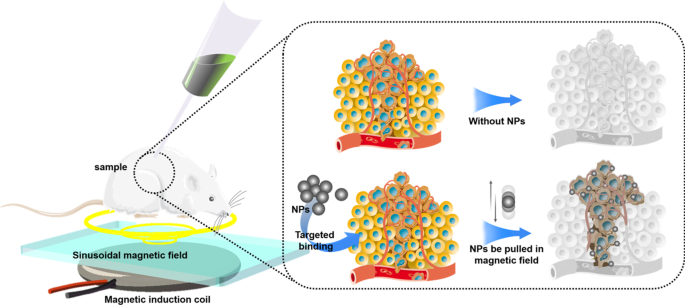
Illustration schématique de l'imagerie améliorée des NPs
La tomographie par cohérence optique (OCT) est une technologie d'imagerie biomédicale et de résolution non invasive au niveau du micron. L'OCT est utile dans le diagnostic en temps réel et le guidage chirurgical. Cependant, l'OCT ne peut pas détecter la lumière diffusée inélastique car cette lumière n'est pas cohérente dans le champ incident [35]. Récemment, de nombreuses recherches ont prouvé que l'état de mouvement des NPs peut changer l'amplitude de l'OCT, ce qui peut résoudre ce problème. Interférer avec le mouvement des NP à travers le champ magnétique peut provoquer des changements locaux dans la diffusion de la lumière. Certaines études ont souligné que le fait de placer des NP magnétiques dans un champ magnétique pour contrôler son mouvement peut modifier la diffusion optique dans la zone, de sorte que la lumière diffusée inélastique à l'origine incohérente peut être détectée. Cette nouvelle méthode d'imagerie est la tomographie par cohérence optique magnétomotrice (MMOCT) [36].
L'IRM est l'une des technologies de détection des tumeurs non invasives les plus efficaces. Néanmoins, l'absence de comparaison du signal IRM entre le fond biologique et le tissu cancéreux affecte souvent le diagnostic clinique de la tumeur [37]. L'IRM est une méthode d'imagerie par balayage qui mesure la magnétisation des molécules d'hydrogène dans les molécules d'eau. Chaque structure anatomique présente une image différente puisque les protons de chaque tissu provoquent des changements de magnétisation différents. La visibilité des images peut être améliorée en appliquant davantage d'agents de contraste [38, 39]. L'effet EPR lié aux tumeurs largement utilisé dans la détection précoce des tumeurs produit une grande capacité d'amélioration du contraste des NP magnétiques [40]. Les NP magnétiques à base d'oxyde de fer (IONP), qui sont actuellement les agents de contraste à nanosonde IRM les plus courants, ont un certain ciblage cellulaire [41]. Par exemple, des études ont montré que les IONP pouvaient pénétrer dans les cellules de Kupffer hépatiques saines lors du diagnostic du cancer du foie en utilisant l'IRM, mais seraient exclues des cellules cancéreuses, ce qui entraînerait des tissus sains à faible signal et des tissus tumoraux à signal élevé [42]. Sur la base d'études récentes, une modification appropriée de la surface des particules et une intégration appropriée de bio-oligomères spécifiques à la tumeur des NP peuvent mieux fixer les NP dans les tumeurs pour obtenir des résultats d'imagerie plus clairs et peuvent même être utilisées pour l'imagerie précoce des micro-tumeurs. Par exemple, des études ont montré que les AuNP ciblées pour la transferrine humaine peuvent considérablement améliorer l'effet d'imagerie des tumeurs cérébrales [43]. Gao et al. équipé d'anticorps monoclonal (mAb) anti-récepteur du facteur de croissance épidermique à base de sondes paramagnétiques NPs pour réaliser l'imagerie de petites tumeurs [44].
Nanoparticules pour une administration ciblée de médicaments
Bien que les médicaments chimiothérapeutiques soient maintenant le traitement le plus couramment utilisé pour les tumeurs, ils ont toujours le problème d'un faible enrichissement des cibles dans les zones tumorales malignes et d'une suraccumulation dans les tissus sains [45]. Cela peut provoquer l'inhibition de cellules qui se divisent vigoureusement, telles que la moelle osseuse, les follicules pileux, les cellules gastro-intestinales et les lymphocytes, entraînant des effets indésirables tels que la suppression de la moelle osseuse, la mucite, la perte de cheveux et même la mort [46]. L'administration ciblée de médicaments qui fait référence à la différenciation active entre les cellules normales et les cellules cancéreuses pour l'administration de médicaments a une meilleure efficacité et moins d'effets indésirables que le traitement conventionnel [45]. De nombreuses études ont confirmé que les NP peuvent cibler les médicaments chimiothérapeutiques sur les cellules tumorales via un ciblage actif ou passif. [47]. De plus, de nombreuses expériences ont montré que les NP jouent également un rôle important dans l'administration ciblée de médicaments immunitaires [48].
Comme le montre la figure 3, le ciblage passif repose souvent sur certaines caractéristiques physiopathologiques du tissu tumoral, notamment des vaisseaux sanguins anormaux, la température, le pH et la charge de surface des cellules tumorales [49]. Par exemple, en raison de l'effet de perméabilité et de rétention amélioré (EPR ) des vaisseaux sanguins dans le tissu tumoral, les NP d'un diamètre d'environ 400 nm peuvent être transférées passivement dans le tissu tumoral [50]. Cependant, l'approche de ciblage passif présente de nombreuses limitations en termes de propriétés physico-chimiques des NP telles que le diamètre, la charge de surface, le poids moléculaire, l'hydrophobie ou l'hydrophilie. En outre, la technique de ciblage passif est moins performante en termes d'efficacité de diffusion du médicament et montre un effet EPR insuffisant dans les cellules tumorales [51]. En raison des déficiences du ciblage passif, ces dernières années, la plupart des recherches sur les NP d'administration de médicaments se sont tournées vers le ciblage actif (ciblage par ligand). Le tableau 3 présente quelques exemples récents d'IP utilisées dans l'administration de médicaments.
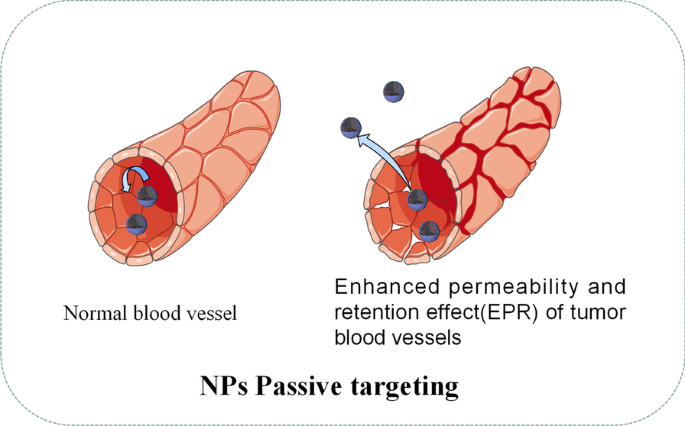
Illustration schématique du ciblage passif des NP
Les NP à ciblage actif (ciblage par ligand) portent souvent des ligands de biomarqueurs spécifiques à la tumeur [61]. Comme le montre la figure 4, lorsque le ligand entre en contact avec le récepteur à la surface de la tumeur, les NP peuvent être internalisées par les cellules tumorales par endocytose médiée par le récepteur, et les médicaments peuvent être libérés en raison du pH acide et des enzymes spécifiques dans l'environnement intracellulaire [ 62]. En ce qui concerne les ligands de ciblage, l'acide folique, la transferrine, le récepteur du facteur de croissance épidermique (EGFR) et la glycoprotéine sont généralement utilisés dans les recherches actuelles [62]. Par exemple, Sandoval et al. ont observé un enrichissement important du médicament et une efficacité évidente dans le traitement des souris atteintes d'un cancer du sein grâce aux NP de stéaryle ciblées par EGFR équipées de gemcitabine [63]. Pandey et al. ont découvert que les NP d'or ciblant l'acide folique et transportant du chlorhydrate de berbérine (BHC) peuvent efficacement administrer des médicaments aux cellules cancéreuses du col de l'utérus humaines exprimant le récepteur du folate [64].
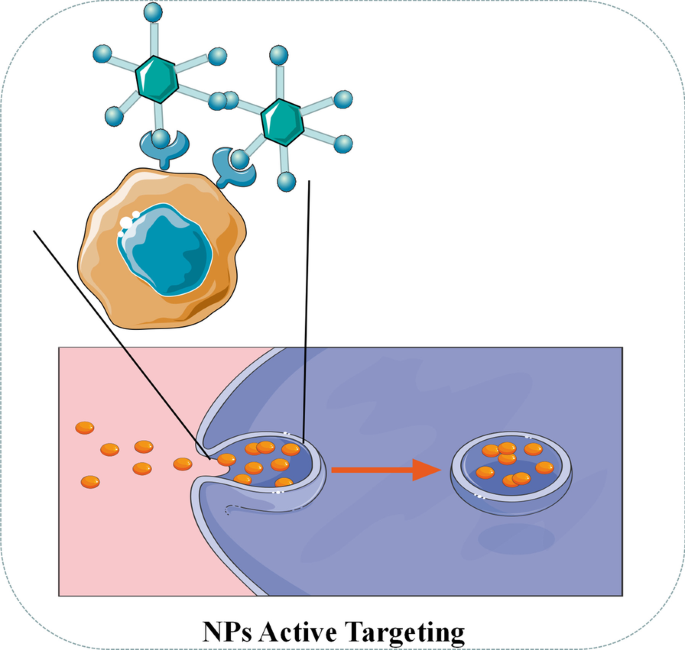
Illustration schématique du ciblage actif des NP
Ces dernières années, par rapport aux agents chimiothérapeutiques, la thérapie de silençage génique médiée par des ARN interférents courts (ARNsi) a été considérée comme une nouvelle perspective pour le traitement des tumeurs [64]. Bien que les virus puissent être utilisés comme véhicules de livraison pour les siARN, il a été confirmé que les vecteurs viraux provoquent une mutagenèse insertionnelle et une immunogénicité [65]. En revanche, les NP de sélénium auraient un grand potentiel en tant que transporteurs d'ARNsi, car l'oligo-élément sélénium lui-même peut réduire la survenue de tumeurs, réduire la toxicité des médicaments et réguler la fonction immunitaire [66]. De plus, la surface des NP de sélénium peut charger diverses fractions de ciblage des tumeurs (telles que le folate, l'acide hyaluronique et le peptide RGD) pour améliorer la capacité de ciblage des tumeurs [67]. Xia et al. ont rapporté que les NP de sélénium (RGDfC-Se@siRNA) ciblées par le peptide RGDfC ont une excellente capacité à cibler le cancer du col HeLa [60]. Pendant ce temps, parce que RGDfC peut spécifiquement se combiner avec αv 3 intégrine qui est fortement exprimée par une variété de cellules tumorales, les NP RGDfC-Se@siRNA peuvent être réutilisées pour une administration ciblée de médicaments pour une variété de tumeurs [68]. En termes de structure, les RGDfC-SeNP avec une charge positive peuvent emballer étroitement des siARN chargés négativement grâce à leur interaction électrostatique [69]. Grâce à des expérimentations animales, les NP RGDfC-Se@siRNA montrent la capacité d'entrer efficacement dans les cellules tumorales par endocytose associée à la clathrine. Dans les cellules tumorales, il peut libérer rapidement des siARN et faire taire efficacement les gènes associés et favoriser la génération d'espèces réactives de l'oxygène (ROS) pour inhiber la prolifération des cellules tumorales et favoriser l'apoptose des cellules tumorales [69]. De plus, plusieurs SeNPs ont démontré une excellente sécurité biologique et n'ont aucun dommage toxique évident pour le foie, les reins, le cœur, les poumons, la rate et d'autres organes majeurs des souris [60, 70, 71].
À l'heure actuelle, bien qu'il existe de nombreuses NP utilisées dans l'administration ciblée de médicaments, la plupart des applications restent encore au stade d'expérimentations cellulaires ou animales, faute de support d'application clinique puissant. En outre, de nombreuses NP sont administrées par voie intratumorale, ce qui limite la portée des NP applicables aux tumeurs et manque d'outils spéciaux d'administration de médicaments et d'autres méthodes d'administration de médicaments.
Par conséquent, l'exploration d'une meilleure façon d'administrer les NP peut être une orientation pour la recherche future sur les NP d'administration de médicaments ciblées. Selon les revues académiques existantes, l'administration interventionnelle vasculaire peut être une voie possible. Dans l'hypothèse, localisez d'abord la position du vaisseau sanguin nourrissant la tumeur à l'aide de l'imagerie, puis utilisez un fil de guidage pour introduire les NP directement dans le vaisseau sanguin nourrissant la tumeur et contrôlez le mouvement des NP dans une petite plage en appliquant un champ magnétique simultanément. Par conséquent, les NP peuvent être fixées à la bonne position sans être influencées par le flux sanguin dans le vaisseau. Sinon, les NP ciblées pour l'administration de médicaments n'ont que certaines limites. Le ciblage des NP affectera la distribution systémique des médicaments chimiothérapeutiques et réduira l'effet de la chimiothérapie sur les cellules tumorales libres et les micrométastases. S'ils sont équipés de médicaments ciblés, l'effet de ciblage a tendance à être renforcé alors que l'amélioration n'est pas évidente sur la base des études existantes. De plus, les médicaments anti-tumoraux sont peu susceptibles d'éliminer à eux seuls toutes les cellules souches tumorales. Néanmoins, la thérapie physique basée sur les caractéristiques physiques des NP a tendance à être plus efficace contre les cellules souches tumorales. Par conséquent, les NP multifonctionnelles ciblant les porteurs de médicaments ont tendance à être recommandées à l'avenir, telles que la cryochirurgie, la thérapie photothermique (PTT) et la thérapie photodynamique (PDT), etc., pour former des NP multifonctionnelles pour le traitement des tumeurs.
Nanoparticules pour la cryochirurgie
La cryochirurgie, la technique de destruction du tissu tumoral par congélation, présente les avantages d'une faible invasivité, d'un faible coût, de moins de saignements peropératoires et de moins de complications postopératoires, mais il existe encore des inconvénients tels qu'une efficacité de congélation insuffisante et des dommages de congélation aux tissus environnants [28]. Bien que des agents protecteurs tels que la protéine antigel (AFP-1) aient été utilisés pour faciliter l'ablation à froid, l'effet n'est toujours pas idéal [72]. Avec le développement des nanotechnologies, le concept de nano-cryochirurgie a été proposé. Le mécanisme de base de la nano-cryochirurgie consiste à introduire des NP avec des propriétés physiques ou chimiques spécifiques dans les tissus tumoraux. En utilisant les propriétés des NP, non seulement l'efficience et l'efficacité de la congélation peuvent être améliorées, mais l'ajustement de la portée et la direction de la formation de la boule de glace peuvent également être contrôlés. Ainsi, la nano-cryochirurgie est capable de tuer le tissu tumoral et d'empêcher simultanément la congélation des tissus sains environnants [73]. Les avantages de la nano-cryochirurgie sont illustrés sur la figure 5.
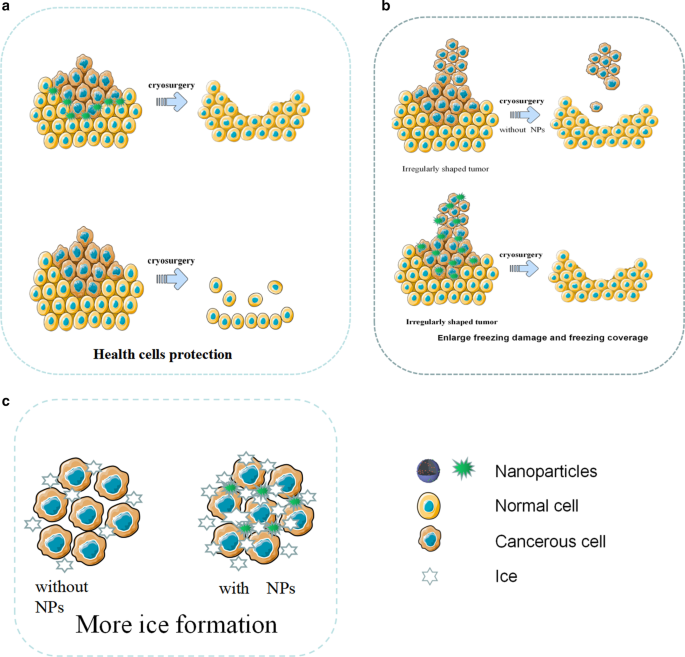
Illustration schématique des NP pour la cryochirurgie. un Les NP protègent les cellules saines pendant la cryochirurgie. b Les NP améliorent les dommages causés par le gel et contrôlent la couverture de gel. c Avec l'aide des NP, plus de glace s'est formée
En cryochirurgie, la formation de glace intracellulaire est la clé des dommages aux cellules tumorales. Pendant ce temps, la recherche prouve que les NP peuvent induire efficacement la formation de glace intracellulaire [28]. Les NP en tant que particules externes peuvent induire une nucléation hétérogène. Des études ont montré que les tissus enrichis en NP gèlent plus rapidement que les tissus conventionnels et sont plus sujets à la nucléation hétérogène. Dans les mêmes conditions de congélation, la formation de glace dans les tissus avec des NP est plus facile, ce qui indique que les NP peuvent augmenter considérablement la vitesse et la probabilité de formation de glace dans les cellules, ce qui peut tuer plus efficacement les cellules tumorales [74]. De plus, les NP avec oxyde métallique amélioreront considérablement la conductivité thermique dans le tissu tumoral. Par exemple, Liu et Deng ont comparé la courbe de réponse en température des tissus de porc avec et sans NP. Ils ont découvert que les tissus contenant des NP se refroidissaient rapidement et que la température la plus basse pouvait atteindre 115 ℃, ce qui était bien inférieur à celui du groupe témoin sans NP.
Étant donné que les tumeurs sont généralement de forme irrégulière, les cristaux de glace produits par la cryochirurgie traditionnelle ont tendance à ne pas couvrir tout le tissu tumoral. Par rapport à la cryochirurgie traditionnelle, la nano-cryochirurgie peut facilement résoudre le problème. Parce que les NP peuvent pénétrer dans le liquide intracellulaire et ont de bonnes propriétés physiques comme la conductivité thermique, il est possible de contrôler la direction de croissance et la direction de la boule de glace par la distribution des NP [73].
En cryochirurgie, une congélation insuffisante peut ne pas détruire complètement le tissu tumoral, et une congélation excessive peut endommager les tissus sains adjacents. Surtout lorsque la tumeur est en contact étroit avec des organes fragiles, que sa localisation est profonde ou que sa forme est irrégulière, les dommages aux tissus sains peuvent être particulièrement graves. Ces dernières années, les matériaux à changement de phase (PCM) fabriqués à partir de NP ont démontré un excellent potentiel de protection pour les tissus sains environnants pendant la cryochirurgie [75]. Par exemple, Lv et al. NPs à changement de phase microencapsulées avec une chaleur latente importante et une faible conductivité thermique à travers les liposomes, et avant la cryochirurgie, ont injecté des NPs à changement de phase microencapsulées dans les tissus sains autour de la tumeur et ont constaté qu'elles évitaient les dommages à basse température aux tissus sains [76].
Bien que les NP aient été largement utilisées en cryochirurgie, il existe encore une série de déficiences. Premièrement, il est toujours incapable de contrôler les NP in vitro, ce qui entraîne une distribution inégale des NP dans le tissu tumoral et une fonction attendue insatisfaisante. Deuxièmement, bien qu'il existe une variété de nanoparticules magnétiques, l'effet réel des NP de contrôle du champ magnétique in vitro n'est toujours pas idéal. De plus, la nano-cryochirurgie manque de recherche expérimentale clinique, et de nombreuses NP sont encore au stade du laboratoire.
L'application des NP dans l'ablation à froid peut être généralement divisée en deux types :effet synergique et effet protecteur, qui sont différents en termes d'exigences de conception des NP et de distribution in vivo. À l'avenir, la nano-cryochirurgie pourrait être assistée par une variété de NP, c'est-à-dire que des NP synergiques sont distribuées à l'intérieur de la tumeur tandis que des NP protectrices sont distribuées autour de la tumeur. En outre, de nombreux dispositifs de nano-positionnement, tels que le modèle coplanaire imprimé en 3D conçu par ponction (3DPCT) qui est actuellement utilisé pour le positionnement de la tumeur avant l'implantation de particules radioactives, peuvent être utilisés en cryochirurgie. Avant la cryochirurgie, les NP protectrices peuvent être perforées et injectées autour de la tumeur pour protéger les tissus sains environnants en imprimant en 3D un modèle coplanaire (3DPCT) et un guidage CT. Les NP sont capables d'aider les boules de glace de cryochirurgie à couvrir le bord irrégulier de la tumeur. Ensuite, des NP synergiques seront introduites dans le tissu tumoral par le biais de la ponction du site d'ablation prédéfinie ou d'une intervention vasculaire pour effectuer une ablation à froid. Cette technique de nano-cryochirurgie peut non seulement surmonter les difficultés de l'ablation à froid des tumeurs irrégulières, mais également augmenter l'effet de l'ablation à froid et réduire les dommages aux tissus sains. Cette méthode pourrait devenir la future direction de recherche de la nano-cryochirurgie. Le tableau 4 présente quelques exemples récents de NP utilisées en cryochirurgie.
Nanoparticules pour PTT et PDT
À l'heure actuelle, la thérapie photothermique (PTT) et la thérapie photodynamique (PDT) à base de nanoparticules (NP) ont montré les vertus d'une forte efficacité, d'une faible invasion et d'effets indésirables légers lors du traitement tumoral (Fig. 6) [80]. En plus de tuer directement les cellules tumorales, des fragments de cellules tumorales mortes produits par les traitements PDT et PTT peuvent être utilisés comme antigènes potentiels pour déclencher une réponse immunitaire continue, appelée immunothérapie photothermique et photodynamique [81]. Les nanoparticules conçues sur la base du concept de traitement PTT sont un nouveau type de nanomatériaux de conversion lumière-chaleur, qui peuvent convertir l'énergie lumineuse en énergie thermique pour tuer les cellules cancéreuses. Par rapport aux matériaux de conversion photothermique traditionnels, les nanoparticules présentent de nombreux avantages. Premièrement, les NP peuvent obtenir l'effet d'agrégation ciblée de la tumeur par la modification de la surface des particules, ce qui contribue à une capacité d'enrichissement plus élevée de la tumeur cible [82, 83]. Deuxièmement, les nanoparticules ont de meilleures capacités d'imagerie que les matériaux photothermiques traditionnels, qui peuvent être positionnés avec précision par tomodensitométrie, IRM et imagerie photoacoustique [84, 85]. Nanoparticules ciblées synthétisées par Pan et al. peut effectuer un PTT inférieur à 0,2 W/cm 2 NIR pour induire l'apoptose des cellules tumorales en détruisant l'ADN nucléaire des cellules tumorales et en inhibant le processus de réparation de l'ADN [86]. Le tableau 5 répertorie quelques exemples récents de NP utilisés en PDT et PTT.
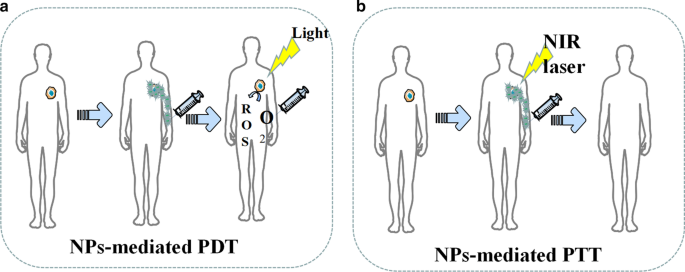
Illustration schématique des PDT et PTT médiés par les NP. un Les NP favorisent la génération d'oxygène réactif. b Les NP augmentent les dommages tumoraux pendant le PTT
De plus, certaines études ont montré que le PTT médié par des nanoparticules peut inverser la multirésistance tumorale (MDR). On pense généralement que la surexpression des transporteurs de médicaments, de la protéine 1 associée à la multirésistance aux médicaments (MRP1) et de la glycoprotéine p (p-gp) provoque une MDR dans diverses tumeurs [95]. Par exemple, les nanoparticules multifonctionnelles déclenchées par la lumière conçues par Li et al. peut inhiber l'expression de MRP1 dans le PTT, ce qui inverse par conséquent la résistance aux médicaments des cellules A549R [96]. Wang et al. ont rapporté que les nanoparticules d'or et les nanoparticules à base de carbone peuvent surmonter la résistance à la DOX en favorisant l'expression du facteur de choc thermique trimère dans le PTT, inhibant ainsi la génération de p-gp [97, 98]. En outre, le PTT médié par des nanoparticules peut également augmenter l'efficacité de la chimiothérapie en détruisant l'intégrité des membranes des cellules tumorales [99].
PDT is a treatment that uses the selective retention of photosensitizing substances (PSs) in tumor tissue under the activation of specific wavelength excitation light and the presence of molecular oxygen to produce singlet oxygen and other reactive oxygen species, which leads to tumor cell apoptosis and necrosis [100]. However, traditional PS has poor tumor targeting, poor solubility, and instability, which is vulnerable to the internal environment [100]. Nanoparticle carriers modified by targeted molecules can not only improve the stability and biocompatibility of PS but also deliver PS to target cells, which improves the efficacy and reduces adverse effects [100]. Additionally, some common nanomaterials, like gold nanorods, have excellent PTT effects themselves. For example, Vankayala et al. found that the exposure of gold nanorods to near infra-red light (915 nm) were able to efficiently induce the generation of singlet oxygen [100].
In recent years, the role of up-conversion (UC) nanoparticles in PDT has attracted much attention. The NPs can convert long-wavelength light excitation into multiple short wavelengths, which enables the UC to replace the traditional ps-dependent short-wavelength excitation light with the near-infrared light with strong tissue penetration ability [101]. For example, Li et al. developed dual-band luminescent lanthanide nanoparticles as a PS carrier. This UC nanoparticles rely on the excitation light wavelength of 808 nm to achieve image-guided PDT without affecting imaging signals [102].
Since most photosensitive materials utilized in the phototherapy are metals, the biocompatibility of NPs designed for inorganic nanomaterials like metal ions still needs to be improved.
NPs-mediated phototherapy is now credited for not only the effectiveness against tumor but also the potential for spare internal space of nanoparticles since the therapy only utilizes the physical properties of NPs skeleton. Therefore, NPs are often multifunctioned by PDT and PTT. In the future, such NPs may be designed as dedicated NPs for tumor stem cells that are not sensitive to chemotherapy. Tumor stem cells are dormant for a long time and have a variety of drug-resistant molecules, so it is difficult to kill them by conventional treatments like chemotherapy, whereas the light therapy is more effective by killing the tumor stem cells physically. In the future, nanophysical therapy may be used with many other techniques, such as the multifunctional NPs for photothermal therapy after cryosurgery. Multifunctional NPs mediated therapy can give full play to its characteristics of low side effects, strong local lethality, and tumor stem cell killing. In addition, because nano-physiotherapy has a local killing effect and can effectively kill tumor stem cells, it may become a treatment method for small metastases.
Nanoparticles for Radiotherapy
Radiotherapy (RT) is a tumor treatment technique that kills local cells by ionizing radiation generated by rays and is currently an effective treatment for many primary and metastatic solid tumors [103]. Experiments prove that radiotherapy can effectively kill tumor stem cells [104].However, how to further improve the efficacy of radiotherapy is still a serious challenge. In recent years, nanoparticles in the field of radiotherapy have demonstrated strong radiosensitization capabilities, tumor-targeted delivery capabilities of radiosensitizing drugs, and imaging guidance enhancement capabilities [105]. At present, the most popular nanoparticles are made by high Z (atomic number) metal materials, which are featured by chemical inertness and strong radiation absorption capacity. They produce various reactions such as photoelectric effect and Compton effect after absorbing radiation, thereby releasing a variety of particles such as optoelectronics, Compton electrons, and Auger electrons. These electrons react with organic molecules or water in tumor cells to generate a large number of free radicals, leading to synergistic chemotherapy [106]. Common chemotherapy-sensitized NPs are currentlycategorized as precious metals, iron oxides, and semiconductors in terms of materials.
Precious metals NPs are made of high atomic number metal materials such as gold, silver, gadolinium, hafnium, platinum, bismuth, etc. [107]. Among them, gold nanoparticles have become the most popular NPs due to their good biocompatibility, chemical stability, and relatively strong photoelectric absorption coefficient [108]. In 2000, Herold et al. discovered the chemosensitizing ability of gold nanoparticles in kilovoltage X-rays. Nowadays, the specific mechanism of chemosensitization of gold nanoparticles is not yet clear, and the mainstream view believes that it depends on the photoelectric absorption capacity of high atomic number [109]. In addition to this, there are studies suggesting that the presence of gold nanoparticles improve the chemical sensitization of DNA to radiation, which increases the DNA damage induced by ionizing radiation (IR). At the same time, gold NPs can catalyze the mechanism of radiotherapy sensitization such as free radical production [105]. For instance, Liu found that AuNPs could significantly increase the production of hydroxyl radicals as well as the killing effect of x-rays and fast carbon ions on cells [110]. The hypothesis of the chemotherapy sensitization mechanism of other precious metals is similar to that of gold nanoparticles. Particularly, platinum NPs have an anti-tumor effect due to the inherent nature. Consequently, platinum NPs are expected to play the role of chemotherapy and radiotherapy simultaneously. However, the number of relevant research reports is insufficient, and the sensitizing effect of platinum NPs is also questionable. For example, Charest et al. reported that liposomal formulation of cisplatin was able to increase the uptake of platinum by tumor cells, and could enhance the killing of F98 glioma cells by γ-rays at the same time [111]. On the contrary, Jawaid et al. reported that platinum NPs would reduce the generation of reactive oxygen species (ROS) and the efficacy of radiotherapy during chemotherapy [112].
Iron oxide nanoparticles (IONs), especially the superparamagnetic magnet Fe3 O4 , have shown great potential in image-guided tumor radiotherapy because they are capable of enhancing the dose of radiotherapy and MRI imaging, whereas its sensitization mechanism is not clear yet. Its sensitization mechanism is not yet clear. Some studies believe that iron oxide NPs mainly catalyze the generation of ROS through Fenton's reaction and Haber–Weiss reaction. Then the highly reactive ROS will kill tumors [112,113,115]. Other studies propose that the mechanism depends on the radiation sensitization and synergistic effects of magnetic nanoparticles. As Khoei reported, iron oxide NPs can improve the radiosensitization of prostate cancer cells in vitro [116]. Huang et al. pointed out that cross-linked dextran-coated IONs (CLIONs) could be internalized by HeLa cells and EMT-6 mouse breast cancer cells, which enhances radiation therapy [117]. Although the synergistic effect of iron oxide NPs is obvious, its biological safety still needs to be improved. Many studies have proved that the biocompatibility and chemical stability of iron oxide NPs are questionable, and it has certain toxicity [118].
Semiconductor NPs like silica NPs have also been found to have a synergistic effect on radiotherapy. For instance, Zhang et al. used flow cytometry analysis and MTT experiments to find that mesoporous silica NPs can effectively enhance the radiotherapy of glioblastoma [119]. Il et al. reported the mechanism of radioactive enhancement of silica NPs. He found that under X-ray irradiation, silica nanoparticles could produce fine hydroxyl radicals, which can effectively kill tumor cells [120].
At present, although many experiments have confirmed that NPs were able to sensitize radiotherapy, the specific mechanism of sensitization is still unclear, which hinders the development of new sensitized NPs. There are some doctrines like sensitizing chemotherapy that promotes free radical production. Nevertheless, there is a lack of a quantitative relationship among the amount of free radical production, radiation intensity, and physical data of nanoparticles. In addition, most sensitized NPs are made of high atomic number metals. These metals have many disadvantages in human body such as difficulty in self-metabolism and biodegrading. Meanwhile, long-term accumulation of the metals will produce toxicity, which limits the safe use of radiosensitized NPs. Moreover, compared with the radiotherapy sensitization NPs, fewer studies focused on NPs which can prevent the adverse reactions of radiotherapy and protect healthy tissues. The research on radiotherapy protective NPs is short in quantities.
In the future, searching for NPs material that can be metabolized by the kidney, biometabolized, biocompatible, stable in physicochemical properties, and inherently less toxic, or looking for surface modification that can help the body metabolize NPs may become a research direction for sensitized NPs. Moreover, although there have been many NPs studies on multi-function, namely simultaneous sensitization of radiotherapy and chemotherapy, there are still many potentials in this field, which are worthy of focus in the future. The development of protective NPs that can protect normal tissues around radiotherapy and alleviate poor defense against radiotherapy may also become a research direction.
Conclusion
The poor curative effect, inefficient targeting ability, various side effects, and potential biological risk are some of the unfavorable attributes of conventional cancer therapy and diagnosis. In recent years, advanced nanotechnology and molecular cell biology have promoted the applications of NPs in cancer field. Not only metal NPs, but also many lipid, nucleic acid and silicon NPs showed evident outperformance in cancer diagnosis and treatment.. Moreover, new generation of NPs is no longer limited to solo but multiple functions. For example, gold-coated poly(lactic-co-glycolic acid) (PLGA) NPs equipped with PD-1 blockers which were designed by Luo et al. can not only target drug delivery but also mediate PTT therapy [121]. (Pd @ Au) / Fe3O4 Spirulina NPs with doxorubicin created by Wang et al. demonstrated the functions of photothermal therapy, delivery of chemotherapy drugs, and magnetic field control in cell experiments [122]. Multifunctional nanoparticles will become the trend of future research.
At present, we find that most of the nanoparticles only stay in vivo and in vitro stage. According to this review, we think the following reasons hinder the clinical application of NPs.
- (i)
Lack of injection routes and methods
Most NPs are injected into body via puncture or intravenous injection. Therefore, the blood flow will take away NPs, making NPs difficult to stay in the target area for a long time, which leads to just few NPs that can be uptaked by tumor cells. Low-concentration drugs cannot produce the expected therapeutic effect, and low-concentration NPs also affect the physical killing effects of PDT, PTT, cryosurgery, and radiotherapy. In our opinion, magnetic NPs platform may be a solution. There have been many in vitro and in vivo experiments that have proved the feasibility of using the three-dimensional magnetic field to control the movement of NPs against blood flow [122,123,125]. However, how to solve the interference of the human body to the magnetic field, how to solve the impact of blood cells colliding with NPs, and how to control a large number of NPs in a group are still in discovery.
- (ii)
Difficulty in localization of NPs in vivo
Compared with the human body, the size of NPs is too tiny. Even if NPs are loaded with fluorescent proteins, it is still difficult for conventional imaging equipment (CT, X-ray, MRI) to locate the NPs in the human body in real time. To deal with this challenge, photoacoustic computed tomography (PACT) may be a solution. Photoacoustic computed tomography (PACT) has attained high spatiotemporal resolution (125-μm in-plane resolution and 50-μs frame −1 data acquisition), deep penetration (48-mm tissue penetration in vivo), and anatomical and molecular contrasts [126]. Because of excellent performance, PACT has great potential in NPs localization imaging in vivo. The PACT-guided microrobotic system designed by Wu et al. has achieved controlled propulsion and prolonged cargo retention in vivo of NPs with a diameter of 50 μm [127]. Although the current resolution and deep penetration of PACT are still insufficient, it is superior to conventional imaging equipment (CT, X-ray, MRI) in terms of NPs imaging positioning.
- (iii)
Difficulty of degrading in the human body
Although NPs are made of high biosafety materials, there is still a risk of damages to liver, kidney, and other organs if they stay in the body for a long time and cannot be degraded or excreted The use of materials that will be disintegrated after near-infrared light irradiation to fabricate NPs may be a solution to this problem. Recently, more and more NPs have been produced by these materials. Such NPs mediate PTT while loading drugs, meanwhile, the substances produced by the disintegration of NPs can be rapidly metabolized by the human body. In addition, the use of more biocompatible and degradable materials for nanoparticle preparation is also a solution. For example, the surface of chitosan is positively charged and can be broken down by the colonic flora, which facilitates interaction with specific tissues and can be metabolized by the body. The biocompatibility and degradability of chitosan has been proven to be non-toxic at appropriate drug concentrations [128].
- (iv)
Difficulty in avoiding mononuclear phagocytic system (MPS)
In biofluids, NPs will adsorb proteins to form a corona layer referred to as “protein corona” in a broader sense giving biological identity to NPs and alters their biological characters, which will attract MPS especially macrophages to uptake NPs [129]. In order to avoid being uptaken by MPS, various polymer coatings such as forpolyether, polybetaine (PB) and polyolhave were investigated to cover NPs. For example, polyglycerol-grafting NPs are able to evade macrophage uptake by reducing protein adsorption [130]. In addition, there are two types of tumor-associated macrophages (TAM), M1 and M2. M1 macrophages inhibit tumor growth while M2 macrophages promote tumor growth. Therefore, no longer avoiding macrophages, but designing NPs targeted by macrophages, by regulating the function of macrophages, and even using macrophages as new drug carriers to exert anti-tumor effects may become a novel solution. At present, common design strategies for such NPs include inhibiting macrophage recruitment, depleting TAM, reprogramming TAMs, and blocking CD47-SIRPα pathway [131]. Among them, following the design concept of reprogramming or blocking CD47-SIRPα pathway, NPs that repolarize M2 macrophages to M1 type have made a breakthrough in vivo experiments [132].
Considering the above difficulties and referencing to advanced researches, we come up with a new possible design of NPs. The NPs skeleton is made of pyrolytic material (spirulina, exosomes, et al.). Then, photothermal materials (Au, Pd, etc.) are deposited on the NPs skeleton through electroless plating. After that the superparamagnetic iron oxide will be loaded on the surface of NPs through the sol–gel method. Then, suitable polymers (polybetaine, polyglycerol, etc.) will coat the NPs. Finally, drug (like doxorubicin) will be loaded on the NPs. Afterwards, under the guidance of PACT, NPs will be injected into the upstream of tumor supplying blood vessel, and the tumor will be irradiated with NIR. At the same time, three-dimensional magnetic field control is given to maximize the accumulation of NPs at the tumor site. Through this design, a large number of NPs will accumulate at the tumor site to ensure the drug concentration and PTT effect. At the same time, most NPs will be decomposed at the tumor site, and only a small number of NPs will circulate in the body.
Nowadays, anti-tumor therapy with NPs as the main body is still in the exploratory stage, and related technologies and equipments need to be invented, so it is unlikely to be clinically used in the short term. However, NPs can change part of the function or structure of many actual technologies. The upgrade of actual technologies is expected to be applied in clinic quickly, which contributes to upgrading the diagnosis and treatment of tumors in consequence. For example, NPs can help to develop electrochemical devices based on the interaction between ions and conductive polymers, such as organic electrochemical transistors (OFETs), electrolyte gated field-effect transistors (FETs), fin field-effect transistor (FinFETs), tunneling field-effect transistors (TFETs), electrochemical lab-on-chips (LOCs) [133]. These electrochemical devices are widely used in various tumor testing and diagnostic equipment. The use of NPs can help improve the accuracy of the equipment and reduce the detecting time. Many studies indicate that medical equipment using electronic components upgraded by NPs have been applied clinically [133,134,136].
Based on the evidence cited above, future research of NPs may not only focus on NPs themselves but also consider a feasible administration and efficacy assessing platform. In addition, the platform needs to be able to monitor immunotoxicity, the long-term toxicity, and neurotoxicity of NPs. As nanotechnology develops, if these problems were solved, NPs would be an ideal approach to upgrade cancer therapy and diagnosis.
Disponibilité des données et des matériaux
All data generated or analysed during this study are included in this published article.
Abréviations
- NP :
-
Nanoparticules
- PDT :
-
Photodynamics therapy
- PTT :
-
Thérapie photothermique
- SPR :
-
Plasmon resonance effect
- Au NRs:
-
Gold nanorods
- SI-ATRP:
-
Surface-initiated atom transfer radical polymerization
- NIPAAM:
-
N-isopropylacrylamide
- US:
-
Échographie
- MSNs:
-
Mesoporous silica nanoparticles
- USMO:
-
Ultrasmall manganese oxide
- GEM:
-
Gemcitabine
- OINPs:
-
Oxygen/indocyanine green-loaded lipid nanoparticles
- PA :
-
Photoacoustique
- MPI:
-
Magnetic particle imaging
- IRM :
-
Imagerie par résonance magnétique
- SPIO:
-
Superparamagnetic iron oxide
- USPIO :
-
Ultra-small SPIO
- OCT:
-
Optical coherence tomography
- MMOCT:
-
Magnetomotive optical coherence tomography
- mAb:
-
Monoclonal antibody
- DOX :
-
Doxorubicine
- 5-FU:
-
5-Fluorouracil
- FA :
-
Acide folique
- PTX:
-
Paclitaxel
- ROS :
-
Espèces réactives de l'oxygène
- EPR :
-
Perméabilité et effet de rétention améliorés
- EGFR:
-
Epidermal growth factor receptor
- BHC:
-
Berberine hydrochloride
- AFP-1:
-
Antifreeze protein
- PCMs:
-
Phase change materials
- 3DPCT:
-
3D printed coplanar template
- RCDs:
-
Amino-rich red emissive carbon dots
- COF:
-
Covalent organic framework
- ICG :
-
Vert d'indocyanine
- HSA :
-
Serum albumin
- MDR :
-
Multirésistance
- MRP1:
-
Multidrug resistance-associated protein 1
- p-gp:
-
P-glycoprotéine
- PSs:
-
Photosensitizing substances
- UC:
-
Up-conversion
- RT :
-
Radiotherapy
- PLGA:
-
Poly(lactic-co-glycolic acid)
- PACT:
-
Photoacoustic computed tomography
- MPS:
-
Mononuclear phagocytic system
- PB :
-
Polybetaine
- TAM:
-
Tumor-associated macrophages
- OFETs:
-
Organic electrochemical transistors
- FET :
-
Electrolyte gated field-effect transistors
- FinFETs:
-
Fin field-effect transistor
- TFETs:
-
Tunnelling field-effect transistors
- LOCs:
-
Electrochemical lab-on-chips
Nanomatériaux
- Impression 3D de métaux précieux :une nouvelle approche ?
- Nouveaux robots :économiques et haut de gamme
- Bosch :Pourquoi l'IA et l'IoT exigent une nouvelle approche de résolution des problèmes
- Nanoparticules pour le traitement du cancer :progrès actuels et défis
- Préparation et propriétés magnétiques des nanoparticules de spinelle FeMn2O4 dopées au cobalt
- Préparation de nanoparticules mPEG-ICA chargées en ICA et leur application dans le traitement des dommages cellulaires H9c2 induits par le LPS
- Nanoparticules d'albumine chargées de resvératrol avec une circulation sanguine prolongée et une biocompatibilité améliorée pour une thérapie ciblée très efficace contre les tumeurs pancréat…
- Traitement thermique de l'aluminium et des alliages d'aluminium
- Traitement thermique du cuivre et des alliages de cuivre



