Des nanomatériaux pour améliorer la médecine régénérative
Qui n'a jamais vu un film dans lequel un être humain peut régénérer son corps après avoir été abattu ou poignardé ?
Un exemple célèbre est celui de l'auto-guérison de Wolverine. Bien que nous soyons encore loin de réaliser un tel exploit, ce sont parfois précisément ces fantasmes qui alimentent les avancées scientifiques, et peut-être que bientôt, nous pourrons les concrétiser.
Un grand pas dans cette direction est la production de tissus artificiels pour remplacer les tissus naturels qui ont été perdus ou ne sont plus fonctionnels, comme une prothèse en titane.
Pourtant, pour atteindre le niveau des personnages Marvel dans la régénération de notre corps, nous devons passer à la vitesse supérieure et faire passer notre technologie au niveau supérieur ; et il semble que nous ayons démarré en trombe.
Les scientifiques ont développé une nouvelle stratégie qui aide le corps humain à régénérer ses propres tissus en utilisant des approches basées sur les nanomatériaux pour contrôler la croissance des cellules, la réponse immunitaire et le remodelage des tissus.
Ce nouveau domaine scientifique passionnant est connu sous le nom de médecine régénérative .
Laissez-moi vous en dire plus !
Quel est le rapport entre les nanomatériaux et la médecine régénérative ?
Dans l'un de nos articles précédents Nanoparticules magnétiques avancées pour la détection et le traitement du cancer , nous avons vu comment lorsqu'un matériau est réduit à de très petites dimensions, il peut acquérir des propriétés radicalement différentes. La science parvient, jour après jour, à trouver de nouvelles applications à ces propriétés nanotechnologiques.
L'une des grandes promesses des nanomatériaux est la capacité de "moduler" la réponse immunitaire en les associant à des biomolécules humaines (anticorps, cytokines, hormones, etc…).
Mais que signifie cette "modulation" ?
Contrôler la réponse immunitaire
Le système immunitaire est l'armée de notre corps. Et comme dans toute armée, les soldats ne sont pas seulement utilisés pour attaquer et détruire, mais aussi comme ressources de soutien. Par exemple, le système immunitaire fait face à toutes sortes d'imprévus, comme le renouvellement des tissus après une blessure, et aide à contrôler les déséquilibres environnementaux, en éliminant les toxines du métabolisme ou les substances étrangères nocives.
Ce contrôle, ou modulation, est orchestré par un nombre infini de biomolécules (par exemple des cytokines, des interleukines et des hormones) dont la concentration agit comme un signal aux cellules leur indiquant comment elles doivent se comporter à tout moment.
Lorsque nous utilisons un matériau artificiel chez un patient pour couvrir une brûlure, par exemple, il est souhaitable qu'il finisse par s'intégrer dans le corps du patient. Concrètement, nous aimerions que les cellules du patient colonisent et se développent dans le nouveau matériau afin qu'il soit finalement remplacé par le propre tissu du patient.
Malheureusement, le système immunitaire reconnaît souvent le matériau comme une entité étrangère à notre corps et tente de l'isoler en créant autour de lui un mur composé de tissus conjonctifs fibreux via un processus appelé fibrose. Il s'agit d'un matériau pauvre en cellules mais riche en molécules (macromolécules telles que le collagène ou la fibrine) qui soutiennent structurellement les cellules. Il a des propriétés très différentes de celles du tissu d'origine. Beaucoup d'entre vous reconnaîtraient à quel point un tissu cicatriciel est rigide par rapport à une peau normale. Une cicatrice située dans une articulation peut même gêner son mouvement.
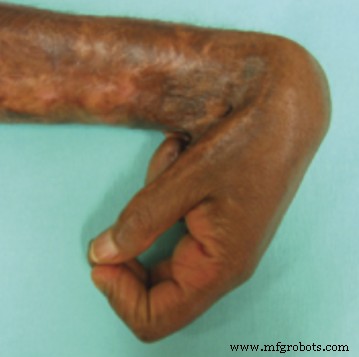
Figure 1 Formation de cicatrice hypertrophique avec contracture articulaire Aarabi S, Longaker MT, Gurtner GC (2007) Formation de cicatrice hypertrophique à la suite de brûlures et de traumatismes :nouvelles approches de traitement. PLoS Med 4(9) :e234. doi:10.1371/journal.pmed.0040234 – http://www.plosmedicine.org/article/info%3Adoi%2F10.1371%2Fjournal.pmed.0040234
Mis en avant dans mon article précédent Du PLA à la Bio-impression :des outils de science-fiction pour le domaine médical , une stratégie pour faire face à ce rejet par le système immunitaire consiste à utiliser des biomatériaux pour construire des échafaudages (structures de soutien à coloniser par les propres cellules du patient) à partir de molécules, comme le collagène. Malheureusement, si on implante un échafaudage composé uniquement de fibres de collagène, le corps finit par réabsorber ce matériau et, dans le meilleur des cas, le remplacer par de la fibrose.
Cela peut nous intéresser si nous voulons créer une « cicatrice artificielle », par exemple, pour réparer la paroi abdominale après une hernie; dans lequel nous pourrions utiliser un treillis Phasix™ en poly-4-hydroxybutyrate (P4HB) pour colmater le défaut du mur.
Pour réaliser l'intégration fonctionnelle de tout implant, nous devons favoriser la différenciation cellulaire (c'est-à-dire donner à chaque cellule son type et sa fonction spécifiques) et éviter la possibilité que le système immunitaire rejette l'implant. Nous pouvons le faire en utilisant des nanomatériaux comme « supports » pour délivrer les biomolécules et comme signaux pour piloter ce processus.
Mais et si nous pouvions immobiliser ou diriger ces biomolécules vers n'importe quel endroit de notre choix ?
Pouvons-nous contrôler le système immunitaire ?
Par exemple, la combinaison de nanomatériaux et d'anticorps peut être utilisée pour stimuler la réponse immunitaire, comme dans la lutte contre le cancer (nanoparticules d'oxyde de fer modifiées par des anticorps).
Certains nanomatériaux ont eux-mêmes déjà des effets directs inhibiteurs ou stimulants (selon le matériau) sur la réponse immunitaire (métaux nobles, nanoparticules d'oxydes métalliques, oxyde de cérium ou dendrimères en sont quelques exemples). Ainsi, en enduisant simplement la surface d'un implant avec ces nanoparticules, nous pouvons réellement arrêter une attaque du système immunitaire contre celui-ci. [1]
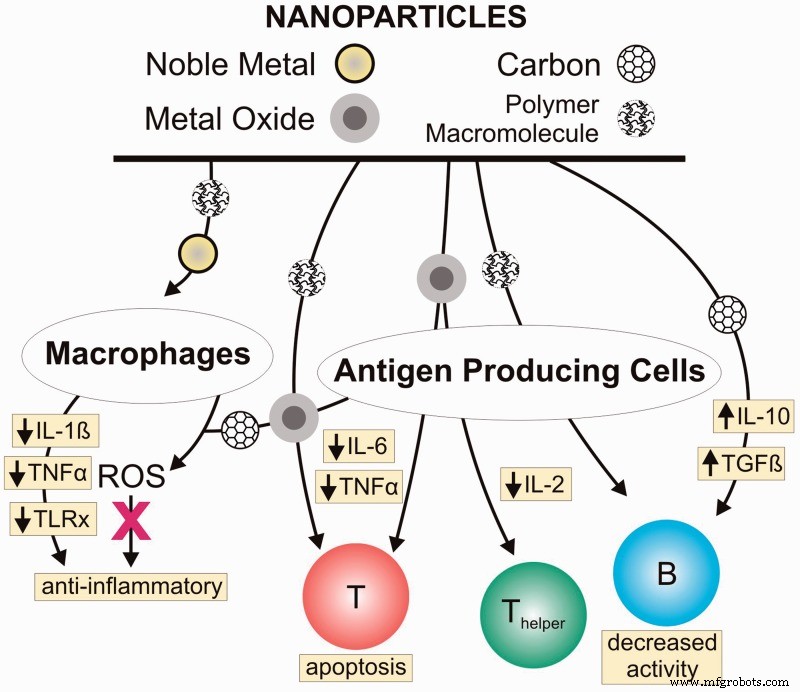
Figure 2 Nanomatériaux à effets inhibiteurs directs sur la réponse immunitaire Ngobili Terrika A, Daniele Michael A. Nanoparticules et immunosuppression directe.1 Mai 2016 Biologie et Médecine Expérimentales 106 Volume :241 numéro :10, pages :1064-1073; https://doi.org/10.1177/1535370216650053 https://journals.sagepub.com/doi/abs/10.1177/1535370216650053
Stratégies pour immobiliser les nanomatériaux et les biomolécules sur les surfaces des implants
Comme nous l'avons déjà évoqué, il y a deux raisons principales à vouloir revêtir la surface d'un implant :soit pour augmenter sa biocompatibilité (pour empêcher le système immunitaire de l'attaquer) soit pour fixer des biomolécules qui stimulent et dirigent la prolifération cellulaire (pour remplacer les implant avec le propre tissu du patient).
L'idée d'implanter un échafaudage biodégradable (recouvert de facteurs de croissance) à remplacer au fil du temps par les tissus du patient est un sujet que nous avons déjà abordé dans Du PLA à la Bio-impression :des outils de science-fiction pour le domaine médical . De tels échafaudages sont encore en phase de recherche, mais ce n'est qu'une question d'années avant que nous commencions potentiellement à les voir entrer dans la pratique clinique.

L'augmentation de la biocompatibilité des matières étrangères est une nécessité actuelle pour l'industrie. Pour s'assurer que le corps humain ne rejette pas un biomatériau implanté, nous devons coller le revêtement (nanomatériaux ou complexes biomolécule-nanomatériau) qui régule le système immunitaire à la surface de notre implant. Ainsi, lorsqu'une cellule du système immunitaire s'en approche trop, le revêtement inhibe la cellule et empêche la génération d'une réaction inflammatoire autour de l'implant.
Mais comment pouvons-nous faire un tel revêtement ?
Il existe essentiellement deux manières de « coller » le revêtement à un implant :l'immobilisation non covalente et l'immobilisation covalente.
Immobilisation non covalente (NCI) :
Le NCI est la stratégie la plus simple et la moins chère pour recouvrir l'implant, mais cela dépend en grande partie de l'hydrophilie du matériau de l'implant. Il est basé sur les charges électrostatiques qui généreraient une force d'attraction entre le matériau que nous implantons et le revêtement.
Cette méthode fournit une libération rapide de biomolécules, elle est donc plus pratique lorsque nous sommes intéressés par une réponse brusque mais de courte durée. Son plus grand avantage est d'ailleurs son faible coût de fabrication.
Le NCI peut être appliqué soit par adsorption (minuscules particules de tailles comprises entre 500 Ȧ et 1 mm adhérant à la surface) soit par piégeage (particules piégées dans une matrice poreuse). [2]
Dans le piégeage, la matrice est constituée de polymères hydrosolubles tels que le carraghénane, le collagène partiellement hydrolysé (gélatine), l'alginate, la gélose ou le triacétate de cellulose.[2, 3]
Mais que se passe-t-il lorsque le matériau de l'implant est hydrophile et que la biomolécule est hydrophobe (ou vice versa) ?
Une idée simple peut être une solution efficace :l'encapsulation de la biomolécule !

Encapsulation dans l'enveloppe de la biomolécule, qui peut facilement être réalisée à l'aide de polymères, tels que l'agarose, le poly(éthylèneglycol) (PEG) ou la poly(N-vinylpyrrolidone) (PVP).
Un exemple de cette méthode est l'utilisation d'un échafaudage en polysulfone rempli d'une solution de gel d'agarose infusée de biomolécules pour guider la régénération des fibres nerveuses et réduire l'inflammation [4].
De plus, si l'échafaudage n'est pas tout à fait hydrophile, la meilleure stratégie pour immobiliser la biomolécule est de l'encapsuler dans une phase aqueuse séparée via un procédé appelé eau-dans-huile-dans-eau (ou double émulsion). Nous pouvons également réaliser une absorption directe sur la surface du matériau à l'aide de solvants organiques.
Un exemple de polymère hydrophobe largement utilisé pour immobiliser des biomolécules telles que des facteurs hormonaux ou même des médicaments est le poly(acide lactique-co-glycolique) (PLGA).
Immobilisation covalente (IC)
L'immobilisation covalente consiste à créer une liaison irréversible entre nos biomolécules spécifiques et le polymère dont est constitué notre implant à l'aide de ce que nous appelons des agents réticulants; ce sont des composés chimiques qui réagissent à une condition physique (chaleur, lumière…) et nous aident à créer une liaison qui pourrait lier, par exemple, une chaîne polymère à une autre (on pourrait les imaginer comme des manilles qui se referment grâce à la lumière ou à la chaleur pour lier les deux polymères).
Cette méthode conduit à un effet beaucoup moins brutal sur le système immunitaire, bien qu'il dure beaucoup plus longtemps; il est donc préférable de l'utiliser lorsque nous sommes intéressés par une réponse stable et à long terme.
L'avantage majeur de cette méthode est qu'elle nous permet d'effectuer une différenciation tissulaire stratifiée. Cela signifie que nous pouvons concevoir différents points de liaison dans notre échafaudage pour différents facteurs, créant ainsi des régions avec différentes concentrations de biomolécules pour favoriser un tissu à structure différentielle.
Comme élément de base, des échafaudages de collagène-glycosaminoglycane (CG) peuvent être utilisés (en utilisant du carbodiimide comme agent de réticulation étant donné l'omniprésence des groupes NH2 à leur surface).
Un exemple d'immobilisation covalente serait la conjugaison de polyéthylèneimine (PEI) avec de l'héparine pour créer une gaine afin d'augmenter la biocompatibilité des surfaces en alliage NiTi [5].
Une méthode de réticulation qui gagne en importance ces dernières années est l'utilisation d'acrylates pour polymériser les hydrogels PEG. Les acrylates sont des groupes fonctionnels sensibles à la lumière ultraviolette. Ces groupes peuvent être ajoutés à des peptides (ou à d'autres facteurs de croissance), guidant ainsi la synthèse par photopolymérisation d'échafaudages composés d'hybrides polymère-biomolécule. La possibilité d'intégrer ce procédé à l'impression 3D pour donner un motif structurel à notre échafaudage fait de la photopolymérisation l'une des méthodes les plus pertinentes pour immobiliser les biomolécules.
Des processus de photolithographie alternatifs ont également été conçus, par exemple, l'Institut Fraunhofer pour l'ingénierie interfaciale et la biotechnologie utilise une méthode qui consiste à attacher des facteurs de croissance aux échafaudages CG à l'aide de benzophénone (BP). [6, 7]
Une autre cible plus sélective, du fait de sa plus faible ubiquité par rapport au groupe NH2, est le groupe SH. Les agents de réticulation à base de sulfhydryle sont largement utilisés pour créer un revêtement qui inhibe l'activation du complément (un composant très important du système immunitaire) contre notre greffon [8].
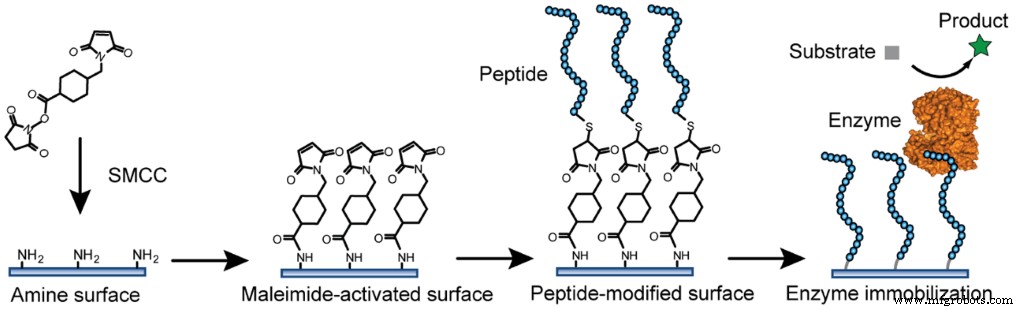
Figure 3 Exemple d'immobilisation d'enzymes par liaison covalente Fu J, Reinhold J, Woodbury NW (2011) Peptide-Modified Surfaces for Enzyme Immobilization. PLoS ONE 6(4):e18692. https://doi.org/10.1371/journal.pone.0018692 https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0018692
Conclusion
Il existe donc clairement différentes stratégies pour immobiliser des biomolécules à la surface d'un matériau afin de contrôler la réponse immunitaire ou le processus de différenciation.
Avant de choisir une méthode d'immobilisation, il est important de connaître les propriétés du matériau que vous allez utiliser et la courbe du profil de libération des biomolécules que vous souhaitez atteindre. La meilleure approche est une combinaison de différentes méthodes de conjugaison, en gardant à l'esprit que le système immunitaire n'a pas de nature statique. Il montre une variation dynamique dans le temps.
Le revêtement d'implants utilisant des nanomatériaux (ou des complexes nanomatériaux-biomolécules) pour augmenter la biocompatibilité des implants est largement utilisé de nos jours. Cependant, ce fait contraste fortement avec le cas de la fabrication d'échafaudages avec une concentration stratifiée de biomolécules encapsulées ou liées. Malgré l'énorme activité dans ce domaine, il n'y a pas beaucoup d'entreprises aujourd'hui qui fournissent ces échafaudages, et il reste encore beaucoup de mesures réglementaires à prendre avant de mettre ces produits sur le marché.
Cela signifie qu'il faudra attendre encore un peu pour pouvoir procéder à une cicatrisation complète sans cicatrice. Mais l'attente, très probablement, ne sera pas longue. Cette technologie prometteuse pourrait bien être utilisée dans la pratique médicale quotidienne d'ici quelques années.
Technologie industrielle
- Comment les échelles améliorent la sécurité et la fiabilité
- Le graphène met les nanomatériaux à leur place
- Comment l'IA améliorera les environnements IoT
- Le réseau neuronal artificiel peut améliorer la communication sans fil
- Améliorer la collaboration interfonctionnelle avec les communautés de pratique
- Principes de base des entraînements régénératifs – Partie 2
- La valeur de la découpe au jet d'eau en médecine
- 5 applications réelles de l'IA en médecine (avec exemples)
- Valoriser le savoir-faire opérationnel de votre entreprise



